
¿Qué es la claudicación intermitente?
La claudicación intermitente es un dolor muscular intenso que aparece en las piernas, a nivel de la pantorrilla o del muslo, durante un paseo o tras un ejercicio físico leve y que desaparece al parar.
Se considera un signo indirecto de posibles placas ateromatosas o de colesterol en todo el cuerpo, en especial en las arterias del corazón.
Por ello, su diagnóstico y tratamiento es vital, no solo para evitar daños en las extremidades inferiores, sino para lograr prevenir un infarto cardiaco o un accidente cerebrovascular (ictus).
Es mucho más frecuente en hombres y en mayores de 70 años. Las personas que fuman representan un grupo de alto riesgo de llegar a necesitar amputaciones por la falta de circulación en las piernas.
¿Cuál es la causa que lo provoca?
La claudicación intermitente es la manifestación más reseñable de la enfermedad arterial periférica (obstrucción de los vasos sanguíneos más alejados del corazón).
El dolor se produce por la falta de oxigenación de los músculos implicados en el esfuerzo de andar, debido a un estrechamiento de las arterias que aportan sangre a las piernas (iliacas, femorales, y tibiales).
La obstrucción está producida por la presencia de placas de ateroma, lo que se denomina aterosclerosis.
En la aterosclerosis, las arterias se vuelven rígidas por un proceso progresivo de acumulación de colesterol, calcio y otras grasas en la pared de las arterias.
En ciertas zonas de las arterias, el estrechamiento puntual es más intenso, llegando a tapar casi por completo el paso de sangre. Al precisar las piernas más sangre durante el esfuerzo, ésta no puede llegar y aparece el dolor de los músculos.
Los principales factores de riesgo para presentar claudicación intermitente son:
- Fumar: a mayor cantidad de cigarrillos fumados existe mayor riesgo de obstrucción arterial. Si se deja de fumar, el riesgo disminuye muchísimo.
- Diabetes mellitus: en diabéticos, además del daño circulatorio existe un daño de los nervios que puede hacer pasar desapercibidas las lesiones porque no se siente tanto dolor y es fácil llegar a una gangrena con amputación de la extremidad.
- Hiperlipemia: en especial el aumento del colesterol a expensas de las lipoproteínas LDL (colesterol “malo”).
- Exceso de coagulación de la sangre: especialmente cuando hay hiperviscosidad de la sangre (aumento excesivo de glóbulos rojos), por ejemplo, en las enfermedades respiratorias y en las personas que fuman.
- Hiperhomocisteinemia: es una enfermedad genética poco común en la que se acumula un aminoácido que daña los pequeños vasos sanguíneos y favorece la formación de trombos (coágulos). También se puede acumular homocisteína en déficits alimentarios como las deficiencias de ácido fólico (vitamina B9), piridoxina (vitamina B6) y vitamina B12.
- Hipertensión arterial.
- Insuficiencia renal crónica.
¿Cuáles son los principales síntomas?
Los principales síntomas son:
- Dolor de piernas, especialmente en las pantorrillas y en los pies, que se desarrolla cuando uno está en movimiento y cede con el reposo (claudicación intermitente).
- Hormigueo en los pies cuando se está en reposo.
- Úlceras o gangrena de los pies.
- Frialdad de una extremidad con respecto a la otra.
- Tiempo de llenado venoso lento.
- Soplo femoral.
- Rodillas calientes.
- Prueba de Buerger: elevar la pierna de uno a tres minutos y luego bajarla de nuevo esperando que su color se torne rojizo. El color azulado (cianosis) o pálido puede indicar una obstrucción arterial.
- Ejercicio físico: En muchos casos, la actividad física es una ayuda. El principio básico es intercalar períodos de ejercicio suficientes para producir dolor de piernas, con períodos de descanso. Con el tiempo la cantidad de ejercicio necesaria para producir dolor va aumentando, ya que la circulación acaba mejorando. Los vasos sanguíneos desarrollan colaterales que se saltan las oclusiones.
- Dejar de fumar: Los fumadores tienen un riesgo añadido ya que el fumador tiene menos capacidad en la sangre para llevar oxígeno a los tejidos (por lo que tiene que aumentar el número de glóbulos rojos para vivir). La nicotina constriñe las arteriolas. El tabaco favorece la deposición de plaquetas en áreas microscópicas dañando las capas más internas de las arterias, y favoreciendo la acumulación de colesterol en esas áreas.
- Cuidado de los pies: Si uno es diabético, el cuidado de los pies es esencial, llevando calzado que le quede bien, y evitando toda lesión, corte o rozadura.
- Medicación: Se han utilizado medicaciones antiagregantes plaquetarias, como la aspirina (que además quita el dolor), y medicaciones vasodilatadoras como la pentoxifilina (Efortil) o el Lofton, de eficacia discutida.
Cuando se produce la oclusión de un vaso de las piernas el pie se pone pálido, frío y doloroso.
A veces, la oclusión va ocurriendo poco a poco, y el pie se va haciendo más vulnerable a todo tipo de golpes e infecciones menores.
¿Qué complicaciones pueden aparecer?
Si en la zona obstruida por placas de ateroma se pegan acúmulos de plaquetas, se llegan a formar coágulos (trombos). Si esta zona se inflama y aparecen diversos trombos se denomina trombosis.
Estos trombos se pueden soltar (embolia) y, por su tamaño, llegan a arterias más pequeñas por las que no pueden pasar, la taponan totalmente y producen lo que se llama la isquemia aguda.
Cuando la oclusión ocurre de repente, como ocurre en el embolismo arterial, hay dolor severo y repentino con palidez y frialdad por debajo del nivel del bloqueo.
Esta situación es muy grave ya que puede evolucionar a la muerte de los tejidos implicados en la isquemia y la pérdida irreversible de los mismos.
La gangrena consiste en la muerte real del tejido y, generalmente, aparece como una mancha o un área de piel arrugada y negra cerca de la base de los dedos o alrededor del talón.
¿Cómo se hace el diagnóstico de la claudicación intermitente?
El diagnóstico de la obstrucción de una arteria que está produciendo claudicación intermitente se realiza mediante un interrogatorio orientado a determinar los factores de riesgo y los síntomas de la claudicación.
En el examen físico, se deben explorar todos los pulsos arteriales para ver si están disminuidos en una o ambas extremidades inferiores, en especial los pulsos pedios o del pie.
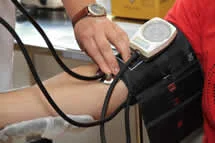
Si no es evidente esta alteración de los pulsos, se realiza una prueba muy sencilla que es el índice tobillo-brazo ITB.
Para realizar el examen, se mide la presión arterial en el tobillo y se compara con la presión arterial en el brazo.
El resultado de la medición en el tobillo se divide por el resultado de la medición en el brazo para obtener el ITB. Se realizan dos mediciones, una en cada tobillo, y se utiliza la medición más alta para el cálculo.
Un ITB normal es de alrededor de 1,0. Si el ITB es inferior a 0,9, se considera un signo de enfermedad arterial periférica y se debe realizar un examen más detallado.
Además de la medición de los pulsos y el ITB, otros hallazgos al examen que orientan al diagnóstico son:
¿Cuál es el tratamiento recomendado?
El tratamiento recomendado se basa en:
En cuanto a la cirugía el mejor tratamiento es resecar quirúrgicamente la arteria implicada en la obstrucción por placas de ateroma y en su lugar se coloca una prótesis arterial sintética (Dacron® o Teflón®). Esta intervención se realiza bajo anestesia general, mediante una incisión abdominal.
Otro método que se puede aplicar es la angioplastia transluminal percutánea. Esta intervención consiste en la dilatación de la arteria afectada por la placa de ateroma, mediante la introducción de un catéter a través de la piel, hasta la arteria en cuestión. El catéter lleva un globo en su extremo que se hincha y deshincha varias veces hasta conseguir una buena circulación de sangre a través de la arteria.




Dr. Ignacio Antépara Ercoreca
Especialista en Alergología por la Universidad de Navarra y licenciado en Medicina y Cirugía por la Universidad del País Vasco.
Autor originalDra. Yolanda Patricia Gómez González
Especialista en Medicina general y licenciada en medicina por la universidad nacional de Colombia.
Revisor clínico